Content
La diabetis juvenil, coneguda ara com a diabetis tipus 1 o diabetis mellitus insulinodependent (IDDM), és una malaltia causada pel pàncrees que ja no produeix insulina. La insulina és una hormona important que juga un paper en la regulació de la quantitat de sucre (glucosa) a la sang i en la conversió de la glucosa en energia per a les cèl·lules. Si el cos no produeix prou insulina, la glucosa s’emmagatzema al torrent sanguini i augmenta els nivells de sucre a la sang. Tot i que la diabetis tipus 1 no té cura, podeu aprendre a controlar la diabetis de manera efectiva mitjançant una combinació de teràpia amb insulina, canvis d’estil de vida i educació sobre diabetis.
Passos
Part 1 de 3: Inici de la teràpia amb insulina

Conegueu els conceptes bàsics de la teràpia amb insulina. Per a la majoria de les persones amb diabetis, els metges solen recomanar una combinació d’insulina que inclogui diversos tipus d’insulina amb una durada d’acció diferent. De fet, la combinació d’insulina d’acció lenta i ràpida es considera la més segura i adequada. La insulina d'acció ràpida es pren generalment abans dels àpats per combatre la hiperglucèmia després dels àpats i la insulina d'acció lenta s'utilitza després dels àpats per mantenir els nivells normals de glucosa en sang i prevenir la hiperglucèmia.- La insulina es divideix en quatre categories, segons la seva durada d’acció: ràpida, curta, mitjana i lenta. La insulina glulisina, lispro i aspart pertanyen al grup de la insulina normal d’acció ràpida; la solució de zinc és insulina d’acció curta; Hagedorn protamine neutral (NPH) és una insulina d’acció moderada; glargine i detemir són insulina d’acció lenta.
- La insulina està disponible en diverses combinacions i dosis. El vostre metge us receptarà la insulina adequada en funció de la vostra situació actual.
- Cada tipus d’insulina pertany a marques diferents, com ara Humalog, Novolin i Lantus.

Penseu en diferents formes de teràpia amb insulina. Actualment hi ha quatre formes:- Règim dues vegades al dia: Abans dels àpats, utilitzeu 2 dosis d’insulina i 1 dosi abans del sopar. La NPH sovint es pren amb insulina d'acció curta o curta en dosis segons necessitats específiques.
- Mode mixt: Aquest règim inclou NPH i insulina d'acció curta abans de l'esmorzar, seguida d'insulina d'acció ràpida o curta abans de sopar i NPH abans d'anar a dormir. Aquest règim ajuda a prevenir la hiperglucèmia a primera hora del matí i la nit.
- Injecció de dosis múltiples diàries o (MDI)Aquest règim consisteix en injectar insulina d'acció lenta una o dues vegades al dia, com ara detemir o glargina, a més d'insulina d'acció ràpida abans dels àpats, ajustar la ingesta d'hidrats de carboni amb cada menjar i, a continuació, els nivells de glucosa. a la sang després d’un àpat.
- Infusió contínua d'insulina subcutània (CSII): Es tracta d’una forma d’infusió contínua d’insulina d’acció lenta amb una bomba d’insulina que funciona amb bateria durant 24 hores a un ritme variable i una píndola d’insulina abans de cada àpat. Si els nivells de sucre en sang són superiors al normal, es pot augmentar la dosi. Aquest tipus de dispositiu és bastant convenient; es poden posar en pausa fins a una hora o reiniciar-los a petició. Els pacients poden autoajustar la dosi d’insulina segons el nivell d’hidrats de carboni del menjar i la ingesta de calories.

Vigileu les complicacions de la teràpia amb insulina. Quan prengueu insulina, teniu sempre un risc elevat de les següents complicacions:- Hipoglucèmia Els problemes es produeixen quan el sucre en sang baixa per sota de 54 mg / dl. El resultat són palpitacions, palpitacions del cor, nàusees, vòmits, sudoració excessiva i estremiments. Si ignora aquests símptomes i el sucre en sang baixa per sota de 50 mg / dl, pot experimentar fatiga, mal de cap, dificultat per parlar, irritabilitat i confusió. Si els símptomes continuen ignorant els símptomes, pot perdre la consciència i les convulsions. Els pacients insulinodependents haurien de portar glucosa o suc de fruita, ja que només 15 g de glucosa són suficients per neutralitzar la hipoglucèmia i ajudar-vos a sentir-vos millor.
- Al·lèrgia a la insulina Els efectes d’una reacció al·lèrgica poden ser una erupció vermella al lloc de la injecció o una perillosa reacció d’hipersensibilitat anomenada anafilaxi (tot i que és un cas molt rar). Les reaccions al·lèrgiques són freqüents en la insulina humana, que es sintetitza en un laboratori per replicar la insulina en el cos humà; Normalment, aquesta reacció es pot controlar amb antihistamínics o corticoides.
- Resistència a la insulina Aquesta afecció és bastant rara a causa dels alts nivells de detecció d’insulina pura. En el passat, el cos era capaç de produir anticossos contra la insulina. Com a resultat, el pacient ha d’augmentar la dosi d’insulina a alta freqüència.
Utilitzeu dosis regulars d’insulina. La diabetis juvenil requereix injeccions d’insulina o bombes; Els medicaments per via oral no són l’elecció correcta. Per controlar eficaçment la diabetis diària, haureu d’autocontrolar-vos el nivell de glucosa en sang amb injeccions d’insulina (per equilibrar l’evidència d’hipoglucèmia).
- Per al mètode d'injecció, utilitzeu una agulla i una xeringa o un bolígraf d'insulina per injectar medicaments sota la pell. Les agulles presenten una gran varietat de mides perquè trieu el que més s’adapti a vosaltres.
- Per al mètode de la bomba d’insulina, porteu un dispositiu de la mida d’un telèfon mòbil fora del cos. Un tub que connecta la insulina a un catèter que s’uneix a la pell de l’abdomen. La bomba està programada per administrar la dosi adequada d’insulina. També podeu utilitzar una bomba sense fils.
- Els requisits d’insulina es determinen en funció de criteris com el pes, l’edat, la ingesta d’hidrats de carboni a cada menjar, l’activitat física i la hipoglucèmia a causa del baix nivell de sucre en la sang.
- La dosi diària total d’insulina pot variar de 0,5 a 1 unitat / kg / dia, segons l’edat, el sexe, l’índex de massa corporal i el tipus de tractament (interromput o continu). Tot depèn del pacient. Consulteu el vostre metge i / o terapeuta amb diabetis per determinar la dosi i el mètode d’administració de medicaments adequats.
Comprendre com i quan controlar els nivells de glucosa en sang. Per a un control eficaç de la diabetis, necessiteu un autocontrol regular. Tots els diabètics de tipus 1 han de saber controlar-se i registrar-se els nivells de glucosa en sang a casa amb un monitor de glucosa per ajustar la dosi d’insulina en conseqüència. D’això heu de parlar amb el vostre metge.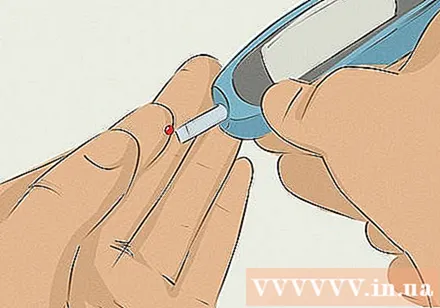
- Haureu de comprovar i registrar el sucre en sang almenys quatre vegades al dia o més; L'American Diabetes Association recomana fer proves abans de menjar, dormir, fer exercici i conduir.
- Per comprovar el sucre en la sang, podeu utilitzar un monitor de glucosa continu (CGM), connectar-lo al cos i utilitzar una agulla afilada sota la pell per controlar el nivell de glucosa a la sang cada pocs minuts. Aquesta és una de les novetats més recents en el control de la glucosa en sang.
- Tanmateix, també podeu utilitzar un mesurador de glucosa en sang tradicional, que fixa una placa de mesura a un petit dispositiu. A continuació, utilitzeu una agulla per extreure la sang de la punta dels dits i col·loqueu-la a la placa de mesura i espereu que aparegui a la pantalla la lectura de glucosa en sang.
Reconèixer els nivells normals de sucre en sang. Amb la diabetis tipus 1, heu de controlar constantment els nivells de glucosa per assegurar-vos que el vostre cos funciona correctament. A continuació, heu de determinar com el nivell de glucosa en sang és mitjà i no massa alt ni massa baix. Això és el que heu de saber:
- En la vostra vida diària i en la vostra supervisió rutinària, heu de mantenir el nivell de sucre en sang abans de menjar de 70-130 mg / dl. Després de menjarHaureu de mantenir el sucre en sang per sota de 180 mg / dl.
- En els resultats de la prova HbA1c, la reacció de l’hemoglobina glucosa ha de ser inferior al 7%.
- Tot i això, heu de tenir en compte que els metges de l’Associació Americana de Trastorns Clínics Endocrins (AACE) creuen que els nivells normals de sucre en sang depenen del pacient (edat, ocupació, amor) condició física, suport familiar, etc.). Per exemple, si el pacient té malalties cardiovasculars, hipoglucèmia persistent, neuropatia o abús de substàncies, el metge pot prescriure nivells més alts de sucre en sang, com ara la concentració d’una reacció d’hemoglobina fosca. és del 8% i el nivell de glucosa abans de menjar és de 100-150 mg / dl.
Part 2 de 3: modificacions de l'estil de vida
Comprendre la importància de les mesures preventives. Un diagnòstic de diabetis tipus 1 pot ser difícil d’acceptar. No obstant això, si preneu mesures preventives, fins i tot després de fer un diagnòstic, podeu adaptar fàcilment el vostre estil de vida a la vostra condició. Tot i que no es té aquest enfocament per prevenir el desenvolupament de diabetis tipus 1, encara es pot tenir cura i tractament per prevenir complicacions i reduir la velocitat de la malaltia.
- Tal com diu el proverbi, "és millor prevenir que curar". Amb la teràpia amb insulina, el control de la dieta i els hàbits de vida saludables, podeu conviure amb diabetis i prevenir el desenvolupament de complicacions greus, com ara malalties cardiovasculars o danys mentals. menstruació, ronyó i ull (inclosa la ceguesa).

Pla de menjars. Per a un control efectiu del sucre en la sang, cal ajustar constantment la ingesta d’aliments i la freqüència de menjar, així com mantenir un equilibri amb la dosi d’insulina. El tipus d'aliments i el moment de cada menjar tenen un paper important en la prevenció de la hiperglucèmia i la hipoglucèmia a causa de la manca de glucosa a la sang.- Menjar sempre menjars petits a intervals de dues a tres hores per evitar la hipoglucèmia. Assigneu les necessitats diàries de calories, com ara un 20% per esmorzar, un 35% per dinar, un 15% per sopar i un 30% per sopar.

Alimentació saludable. El règim adequat de control de la diabetis és baix en calories, sucre, greixos saturats, colesterol i hidrats de carboni. Aquests són alguns consells útils:- Consumeix 180-240 g de proteïna diàriament. La ració de 85 g és l’equivalent a una baralla de cartes, de manera que hauríeu de menjar dues racions o aproximadament al vostre règim diari. Els ous, les carns magres, el pollastre sense pell, el peix, la soja, el tofu, les nous, els llegums, la llet i els productes lactis són aliments rics en proteïnes.
- Menja molts aliments rics en fibra, com civada sencera, prunes prunes, verdures verdes, espinacs, mongetes vermelles, api, mongetes i baies.
- Eviteu els aliments processats que continguin sucres i conservants com melmelada, almívar, gelats, galetes, forns, pa, etc.
- Substitueix els hidrats de carboni refinats, com ara la farina refinada, el pa blanc i l’arròs triturat per carbohidrats complexos, com ara els pa integral, els cereals integrals i l’arròs integral. També podeu menjar papaia, pomes, plàtans i peres.
Activitat física. Pràctica mitjà té un efecte que millora la insulina en augmentar el metabolisme de l’organisme i el metabolisme de greixos i hidrats de carboni. Podeu caminar mitja hora al matí i al vespre, així com participar en activitats recreatives com ball, ioga, natació o senderisme. Hauríeu de fer exercicis de cardio moderats de 150 minuts, així com entrenaments de resistència (com ara aixecament de peses) tres vegades a la setmana.- Tot i això, és important evitar el sobreentrenament. En cas contrari, pot provocar una hipoglucèmia perillosa. Augmenteu gradualment el vostre nivell d’activitat física per controlar la capacitat de suportar del vostre cos. També haureu de consultar el vostre metge abans d’iniciar un règim d’exercici.
- Beu molta aigua perquè el cos no es deshidrati i controleu els nivells de sucre abans i després de fer exercici. L’activitat física redueix els nivells de sucre en sang, per la qual cosa és important reduir la insulina prèvia a l’entrenament en un 20-30%. La insulina és més fàcil d’actuar al lloc de la injecció que la insulina produïda pel cos, així que tingueu en compte els nivells d’insulina. Com s’ha indicat anteriorment, consulteu el vostre metge per obtenir alguns consells per controlar els nivells de sucre en sang durant l’exercici.
- Els pacients dependents d’insulina que requereixen exercici intens han d’injectar insulina en zones allunyades del grup muscular actiu.
Prioritzar la higiene corporal. Aquest és un factor molt important per als pacients amb diabetis tipus 1, especialment la higiene de la pell, les dents i els peus. La inflamació en aquestes zones pot augmentar els requisits d’insulina, de manera que haureu d’ajustar la dosi en conseqüència. No obstant això, sempre que mantingueu una bona higiene i mantingueu una bona salut, podeu controlar bé la inflamació.
- Dutxa’t després de fer activitat física. Netejar sempre i mantenir la pell sota els braços, l’esquena, els genitals i els peus secs.
- Reviseu els peus amb regularitat i tracteu les lesions i les ampolles amb rapidesa. A la cama se li ha de proporcionar prou sang i s’ha de fer massatges regularment.
- Apliqueu crema hidratant per a pells seques i amb pruïja per evitar infeccions causades per rascades.
- Tractar els furóncols, els grans o la dermatitis amb rapidesa. Podeu utilitzar agents antibacterians i peròxid d’hidrogen per netejar la ferida a casa, però si experimenteu inflor, descàrrega o febre, haureu de consultar el vostre metge per prescriure un antibiòtic.
- La diabetis tipus 1 sol conduir a infeccions vaginals recurrents en dones i a dermatitis en general. Eviteu la infecció portant roba interior de cotó neta i mantenint la zona genital neta i seca. Canvieu la roba bruta i els banyadors immediatament per evitar que creixin bacteris a la zona genital.
Renunciar a hàbits poc saludables i addictius. Deixar de fumar, alcohol, mastegar tabac, abús de substàncies i altres formes d’addicció. Qualsevol ús, inhalació o exposició a aquestes substàncies pot provocar fluctuacions imprevistes en els nivells de sucre en sang. No hauríeu d’arriscar la vostra salut.
- A més, l’alcohol, el fum del tabac i altres drogues tenen efectes molt més adversos sobre la salut física i mental que la diabetis agreujant. Haureu de plantejar-vos deixar les drogues i medicaments per garantir la vostra salut i benestar generals.
- No cal deixar l’alcohol, però s’ha de limitar perquè pot augmentar o reduir el sucre en sang, en funció del nivell d’absorció i dels aliments que mengi. Beure amb moderació (una a dues begudes al dia) i amb els àpats.
Reduir l’estrès. La clau per tractar la diabetis d’una manera sana és un control eficaç de l’estrès. Això es deu al fet que les hormones produïdes pel cos com a resposta a l’estrès poden perjudicar el funcionament eficaç de la insulina que utilitzeu. Això crea un cicle viciós d’estrès i decepció amb greus conseqüències per a la diabetis.
- Feu pauses per fer coses que us agradin, com llegir, passar temps amb la família o fer jardineria.
- Utilitzeu tècniques de relaxació, inclosos exercicis de respiració, ioga, meditació i teràpia de relaxació progressiva. Podeu fer exercicis de respiració asseguts o estirats i relaxant les mans i els peus. Respireu profundament i expireu vigorosament fins que s’expulti tot l’aire. Inhale i exhale de nou i relaxi els músculs lentament mentre exhala. Feu els exercicis durant almenys 10 minuts al dia.
- Una altra tècnica de relaxació és el moviment corporal. Podeu relaxar-vos movent el cos, com córrer, estirar-vos i sacsejar-vos.
Feu revisions mèdiques periòdiques. La diabetis és una altra malaltia debilitant si no es controla i tracta adequadament. A més d’un estil de vida saludable, haureu de programar una revisió per avaluar la resposta del cos a la diabetis i intervenir abans d’hora per evitar que es desenvolupin complicacions.
- A més de comprovar el sucre a la sang cada dia, necessitareu una prova A1c dues a quatre vegades a l'any per avaluar el vostre nivell de control de la diabetis. La prova d’HbA1c (hemoglobina glicada) proporciona informació sobre el vostre nivell de glucosa durant els darrers dos o tres mesos mesurant el percentatge de sucre en sang més hemoglobina a la sang. Aquesta és la proteïna que transporta oxigen als glòbuls vermells. Com més alt sigui el nivell de sucre en sang, més sucre es vincula a l’hemoglobina. Aquesta prova és la prova estàndard per avaluar, controlar i investigar la diabetis.
- Cal que els vostres ulls provin i es controlin la creatinina sèrica (residus del metabolisme muscular) cada any per detectar la retinopatia diabètica, una retinopatia que pot causar deteriorament o pèrdua de visió. , i malalties renals.
- Hauríeu de revisar els lípids i la pressió arterial quatre vegades a l'any si hi ha malalties del cor, si n'hi ha.
- També es recomana la vacuna contra el tètanus a causa de l’alt risc d’infecció amb injeccions diàries d’insulina i la curació de les ferides.
- Assegureu-vos de rebre totes les vacunes. Preneu-vos una vacuna contra la grip anual i una vacuna contra la pneumònia. Els Centres per al Control i Prevenció de Malalties també recomanen una vacuna contra l’hepatitis B si no heu estat vacunats i teniu diabetis tipus 1 o tipus 2. Cal vacunar-vos completament, ja que un nivell elevat de sucre en sang pot debilitar el vostre sistema immunitari. Tradueix.
Equipeu-vos. Dominar tècniques per tractar la hipoglucèmia si es produeix, sobretot a l’aire lliure. És important tenir en compte que la hipoglucèmia pot posar en perill la seva vida i que ha de prendre mesures per preparar-se per problemes de sucre en la sang.
- Porteu comprimits de sucre, caramels o sucs de fruita a la bossa i porteu-lo amb vosaltres quan hi hagi signes d’hipoglucèmia.
- Porteu una targeta amb informació sobre la hipoglucèmia i el seu tractament. Introduïu els números de telèfon del terapeuta i de la persona estimada. Si us desorienteu i us maregeu, aquesta targeta indica als altres què han de fer i qui han de dir.
- També podeu portar una etiqueta o polsera que us identifiqui com a diabètic. Això ajuda els altres a identificar-lo i ajudar-lo si cal.
Part 3 de 3: Educeu-vos
Comprendre la diabetis tipus 1. En els diabètics tipus 1, les cèl·lules β (beta) del pàncrees no tenen la capacitat de sintetitzar suficient insulina i provocar diabetis tipus 1. El cos produeix anticossos que destrueixen automàticament la insulina que produeix cèl·lules. Cèl·lules beta i, de vegades, illots pancreàtics, la part del pàncrees que conté cèl·lules endocrines. En absència d’insulina, la glucosa s’acumula al torrent sanguini i augmenta els nivells de sucre a la sang.
- La diabetis tipus 1 pot desenvolupar-se teòricament a qualsevol edat, però normalment es produeix en persones menors de 30 anys i és el tipus més freqüent de diabetis juvenil. La diabetis tipus 1 requereix teràpia amb insulina de tota la vida per mantenir la vida. Actualment no hi ha cap altra cura. Tot i això, encara s’estan fent molts estudis i tractaments o tractaments a llarg termini, com el pàncrees artificial i el trasplantament de cèl·lules pancreàtiques o illots.
Reconèixer els signes i símptomes de la diabetis tipus 1. Al principi, la diabetis juvenil provoca una malaltia lleu que es confon amb una altra. Tanmateix, els símptomes solen desenvolupar-se ràpidament en onades i cal diagnosticar-los i tractar-los amb rapidesa, ja que la diabetis tipus 1 ha esdevingut greu amb el pas del temps i pot provocar greus problemes de salut, com ara insuficiència renal, coma i fins i tot mort. Consulteu el vostre metge si observeu algun dels símptomes següents:
- Tenir set i orinar sovint, sobretot de nit
- Sentir-se feble sense cap motiu
- Perdre pes
- Canvis de visió
- Infecció per fongs recurrents
- Fam constant
Comprendre que la diabetis és una malaltia greu. Els metges sempre recomanen un control estricte del sucre en sang per aquest mateix motiu. Fins i tot és necessària una hiperglucèmia lleu per veure un metge, ja que podeu ignorar el dany fins que la malaltia progressi. Per tant, és imprescindible un control estricte del sucre en la sang.
- Podríeu pensar: "Si em sento bé i el nivell de sucre en la sang és una mica més alt del normal, què és greu?" Són sensacions normals per a un diabètic, però s’han de canviar. La diabetis és l’assassí en silenci; Els nivells elevats de sucre en sang poden danyar els vasos sanguinis i afectar molts òrgans (principalment la retina (retinopatia), els ronyons (malaltia renal) i el múscul cardíac (malaltia cardíaca crònica inexplicable).
- S'esforça per una vida sana i feliç admetent que aquesta malaltia és perillosa, però es pot controlar amb tractaments eficaços i modificacions de l'estil de vida.
Reconèixer els símptomes de la cetoacidosi diabètica. Aquesta és una complicació greu de la diabetis causada pel fet que el cos produeix una gran quantitat d’àcid a la sang anomenada cetones per convertir el greix en energia en no produir prou insulina. Tots els pacients amb diabetis tipus 1 han d’aprendre a provar cetones a l’orina (alta acidesa, no en forma sòlida) a casa mitjançant tires de reactius disponibles al comerç. Els flocs de reactius són mètodes directes de proves de malaltia, ja que poden mostrar una concentració de cetones a l’orina. Tanmateix, pot ser conscient d'altres símptomes de la cetoacidosi diabètica, com ara:
- Hiperglucèmia
- Assedegat
- Orinar sovint
- Nàusees i vòmits
- Mal de panxa
- Debilitat, fatiga o vòmits
- Falta d'alè
- Visió borrosa
- Dificultat per concentrar-se
- Si observeu algun dels símptomes anteriors, haureu de trucar a urgències per ingressar i rebre tractament. Heu de prendre la dosi adequada d’insulina mentre espereu ajuda.
Conèixer els símptomes de la hipoglucèmia. Quan es fa teràpia amb insulina, es pot desenvolupar hipoglucèmia amb una ingesta reduïda d’aliments, vòmits, salts de menjars, sobreentrenament o quan s’augmenta la dosi d’insulina. Sense un tractament ràpid, una persona amb hipoglucèmia pot perdre la consciència, així que tingueu en compte els signes següents:
- Deliri
- Calfreds
- Mareig
- Confós
- Suor
- Mal de cap intens
- Visió borrosa
- Batecs del cor ràpids o irregulars
- Tingueu en compte que els bloquejadors beta que s’utilitzen per tractar trastorns cardíacs com l’angina poden incloure altres símptomes d’hipoglucèmia, excepte la sudoració.
- Si experimenta algun dels símptomes anteriors, ha de menjar o beure una substància ensucrada, com ara un suc de fruita o una pastilla de sucre. Només 15-20 g d'edulcorant tenen un efecte oportú. Reviseu el sucre a la sang 15 minuts després i, si encara és baix, podeu prendre altres 15-20 grams d'edulcorant i trucar a una ambulància.
Consells
- Tot i que no existeix una cura total per a la diabetis, ara la tecnologia i el tractament s’han desenvolupat fins al punt que els diabètics de tipus 1 tenen una vida feliç i sana si saben com fer-ho. controleu el vostre estat.
- Penseu a unir-vos a un grup de suport per a pacients amb diabetis tipus 1. El grup de suport té dues formes de contacte en línia i presencial.
- Tingueu en compte que els estudis que troben la manera de tractar la diabetis tipus 1 encara estan en curs.
Advertiment
- Consulteu sempre amb el vostre metge sobre com controlar millor la diabetis tipus 1. El vostre metge pot discutir per desenvolupar un pla de tractament que inclogui intervencions mèdiques i ajustaments de l'estil de vida a les vostres característiques, circumstàncies i diagnòstic.