Autora:
Louise Ward
Data De La Creació:
7 Febrer 2021
Data D’Actualització:
1 Juliol 2024

Content
El fetge danyat produeix nou teixit per curar-se, però el fetge cirròtic no pot regenerar-se perquè ha estat substituït per fibres connectives i canvia la seva estructura. La cirrosi en fase inicial és reversible tractant la causa subjacent, però la cirrosi en fase final sovint és irreversible i requereix un trasplantament de fetge. Si no es tracta, la cirrosi acabarà provocant insuficiència hepàtica i / o càncer. Reconèixer els signes de cirrosi us ajudarà a controlar-la al començament de la fase curable.
Passos
Mètode 1 de 4: comprensió dels factors de risc
Penseu en la quantitat d'alcohol que beveu. L’alcohol fa malbé el fetge bloquejant la capacitat del fetge per processar hidrats de carboni, greixos i proteïnes. Quan aquestes substàncies s’acumulen al fetge fins a nivells perillosos, el cos reacciona amb la inflamació reactiva, provocant hepatitis, fibrosi i cirrosi. Tot i això, un consum excessiu d’alcohol no és suficient per desenvolupar malalties hepàtiques alcohòliques. Només 1 de cada 5 persones que beu molta alcohol desenvolupa hepatitis i 1 de cada 4 persones desenvolupa cirrosi.
- Els homes es consideren "borratxos" si beuen 15 o més begudes en una setmana. Es considera això a les dones si beuen vuit o més begudes a la setmana.
- Encara podeu tenir cirrosi encara que deixeu de beure alcohol. Tot i això, totes les persones amb cirrosi s’han d’abstenir d’alcohol. Això ajudarà amb el tractament i la curació en qualsevol moment.
- Tot i que la cirrosi és freqüent en homes, la cirrosi sol ser causada per l'alcohol en les dones.

Feu la prova d’hepatitis B i C. L’hepatitis crònica i el dany hepàtic causats per ambdós virus desenvoluparan cirrosi al cap d’unes dècades.- Els factors de risc de l’hepatitis B inclouen relacions sexuals sense protecció, transfusions de sang i compartir agulles contaminades. Als Estats Units i altres països desenvolupats, aquest risc és menys probable a causa de la vacunació.
- Entre els factors de risc de la infecció per l’hepatitis C s’inclouen la infecció per intercanvi d’agulles, transfusions de sang, pírcings o tatuatges.
- L’hepatitis C és la causa més freqüent de cirurgia de trasplantament hepàtic.

Comprendre la relació entre la cirrosi i la diabetis. En el 15-30% dels pacients amb cirrosi, la diabetis és un factor de risc per desenvolupar “esteatohepatitis no alcohòlica (NASH). La diabetis també condueix sovint a l’hepatitis C, la causa més freqüent de cirrosi, possiblement per deteriorament de la funció pancreàtica.- Una altra causa de cirrosi sovint associada a la diabetis és l’hemocromatosi.
- Aquesta condició es caracteritza per l’acumulació de ferro a la pell, el cor, les articulacions i el pàncrees. L’acumulació de ferro al pàncrees provoca diabetis.

Penseu en el vostre pes. L’obesitat comporta una àmplia gamma de problemes de salut, des de la diabetis tipus 2 i les malalties del cor fins a l’artritis i l’ictus. A més, l'excés de greix al fetge causa danys i inflamacions, cosa que condueix al desenvolupament d'esteatohepatitis sense alcohol.- Per determinar si teniu un pes saludable o no, utilitzeu una calculadora en línia d’IMC (índex de massa corporal).
- El càlcul de l’IMC depèn de factors de la vostra edat, alçada, sexe i pes.
Conèixer els riscos de les malalties autoimmunes i del cor. Si teniu afeccions autoimmunes, com ara malalties inflamatòries de l’intestí, reumatismes o malalties de la tiroide, haureu d’anar amb compte. Tot i que aquestes malalties no contribueixen directament a la cirrosi, augmenten el risc de complicacions d'altres trastorns que condueixen a la cirrosi. Les malalties del cor són un factor de risc de l'esteatosi no alcohòlica que condueix a la cirrosi. A més, les malalties del cor s’associen a una insuficiència cardíaca del costat dret, que pot provocar congestió hepàtica i cirrosi cardíaca.
Comprovació d’antecedents familiars. S'hereten algunes malalties hepàtiques que condueixen a la cirrosi. Heu de tenir en compte els antecedents familiars per veure si teniu risc de cirrosi:
- S'hereta la malaltia per sobrecàrrega de ferro
- Malaltia de Wilson (trastorn del metabolisme del coure)
- Deficiència d’alfa-1 antitripsina (AAT)
Mètode 2 de 4: reconeixement de símptomes i signes
Conèixer els símptomes de la cirrosi. Si observeu aquests símptomes, parleu amb el vostre metge el més aviat possible. El vostre metge us farà un diagnòstic especialitzat i iniciarà ràpidament el procés de tractament. Si voleu saber si una altra persona té cirrosi, assegureu-vos que aquesta persona us consulti, ja que hi ha símptomes que no es poden observar des de l'exterior. Els símptomes de la cirrosi inclouen:
- Esgotat o cansat
- Facilitats de contusions o sagnats
- Edema de l'extremitat inferior (inflor)
- Icterícia (icterícia)
- Febre
- Pèrdua de la gana o pèrdua de pes
- Nàusees
- Diarrea
- Pruïja severa (pruïja)
- Augment de la circumferència de la cintura
- Confós
- Trastorns del son
Cerqueu signes de venes aranyes. Els termes més especialitzats per a aquesta condició són angioma aranya, aranya nevi, bé telangiectasies aranya. Les venes aranya són penjolls anormals de venes que emanen del vas sanguini central amb danys. Solen aparèixer al cos, a la cara i a les extremitats superiors.
- Per localitzar les venes aranyes, premeu un tros de vidre contra la vena sospitosa.
- La taca vermella al centre del panet bategarà de color vermell a mesura que flueix la sang i, després, pal·lirà quan la sang flueix cap als vasos sanguinis més petits.
- Les venes aranyes grans i estretes són un signe de cirrosi greu.
- No obstant això, aquest fenomen també es veu habitualment en dones embarassades o en persones amb desnutrició greu. De vegades també es produeix en persones sanes.
Observeu el palmell de la mà per trobar taques vermelles. L’eritema palmar sembla taques de taques vermelles o taques vermelles al palmell de la mà causades per l’alteració del metabolisme de l’hormona sexual. L’eritema palmar apareix principalment al marge del palmell, al llarg del dit polze i el dit petit, no al centre del palmell.
- Altres causes de l’eritema palmar inclouen l’embaràs, el reumatisme, l’hipertiroïdisme i els problemes de sang.
Fixeu-vos en qualsevol canvi d’ungles. La malaltia hepàtica sol afectar la pell, però observar les ungles pot proporcionar informació útil addicional. Les ungles de Muehrcke tenen franges horitzontals pàl·lides a la base de l’ungla. Això es deu a la producció inadequada d’albúmina, que només fa el fetge. Quan es premen contra l’ungla, aquestes ratlles s’esvaeixen i desapareixen abans de tornar a aparèixer ràpidament.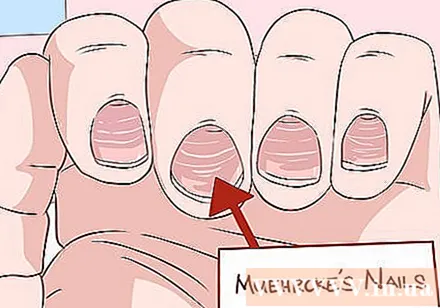
- A les ungles de Terry, les dues terceres parts de l’ungla són blanques. Un terç de la punta de l’ungla és vermell. Aquest fenomen també és causat per una deficiència d’albúmina.
- Les puntes dels dits són arrodonides i / o més grans. De forma pesada, les ungles poden adoptar la forma d'una baqueta, d'aquí el terme "dit de baqueta". Aquest fenomen es veu sovint en la cirrosi colestàtica.
Comproveu si els ossos llargs no tenen inflor. Per exemple, si veieu un genoll o un turmell inflats que van i venen moltes vegades, pot ser un signe d '"artrosi" (HOA). Les articulacions dels dits i les espatlles també es poden veure afectades. Inflamació: és el resultat de la inflamació crònica del teixit connectiu al voltant dels ossos, que pot ser molt dolorosa.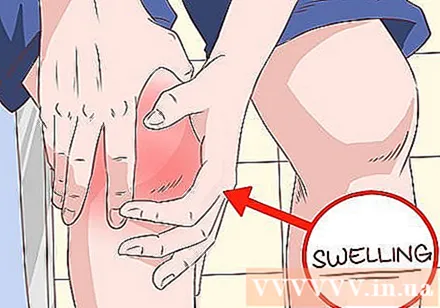
- Tingueu en compte que la causa més comuna de la malaltia HOA és el càncer de pulmó i que s’ha de descartar.
Cerqueu signes de dit doblegats. L '"espasme Dupuytren" és una afecció en què el teixit que connecta parts del palmell de la mà s'espesseix i es contrau. Això afecta la flexibilitat dels dits i fa que els dits es doblegin permanentment. Normalment, això es produeix a l’anell i al dit petit i s’acompanya de dolor, dolor o picor. És difícil per al pacient subjectar objectes perquè aquesta malaltia afecta l’adherència.
- Els espasmes de Dupuytren són freqüents en la cirrosi alcohòlica, representant aproximadament un terç de tots els casos.
- Tanmateix, això també passa en fumadors, bevedors sense cirrosi, treballadors amb moviments repetitius de les mans, diabètics i pacients amb Peyronie.
Comproveu si hi ha massa sòlida als pits masculins. La ginecomàstia en homes és el creixement del teixit de les glàndules mamàries que s’expandeix del mugró. Això condueix a un augment de l'hormona estradiol i representa dos terços dels casos de cirrosi. La ginecomàstia pot semblar similar a la ginecomàstia, on la mama augmenta a causa del greix, però no a causa d'un augment de les glàndules mamàries.
- Per distingir els dos casos anteriors, estireu d’esquena, col·loqueu el dit polze i l’índex a cada pit.
- Empeneu lentament els pits junts. Hauríeu de sentir el teixit sòlid i sòlid just a sota de la zona del mugró.
- Si sentiu la massa, hi ha ginecomàstia. Si la massa no és palpable, la glàndula de la pròtesi és femenina.
- Altres trastorns tumorals, com el càncer, sovint es localitzen en llocs inusuals (no al voltant dels mugrons).
Busqueu símptomes d’hipogonadisme en homes. Els homes amb malalties hepàtiques cròniques com la cirrosi redueixen la producció de testosterona. Els símptomes de l’hipogonadisme inclouen disfunció erèctil, infertilitat, disminució de la libido i atròfia testicular. També pot ser causat per danys als testicles o per problemes en l’hipotàlem i la hipòfisi.
Vigileu si hi ha signes de dolor abdominal i inflor. Aquests poden ser signes d’ascites que s’acumulen líquids al peritoneu (cavitat abdominal). Si s’acumulen molts líquids, es pot produir falta d’alè.
Examineu l'abdomen per si hi ha vasos sanguinis flotants. La caput medusa és una vena umbilical oberta que fa que s’acumuli sang al sistema de la vena porta. Aquest flux sanguini es desvia a la vena umbilical i als vasos sanguinis de la paret abdominal. Aquesta condició fa que els vasos sanguinis destaquin a l’abdomen. Aquest fenomen s’anomena caput medusa, perquè la forma dels vasos sanguinis s’assembla al cap (caput) de Medusa, una figura de la mitologia grega.
La respiració fa olor de moix. La respiració amb moix també es produeix per casos greus de pressió arterial alta que causen caput medusa i murmuri de Cruveilhier-Baumgarten. La mala olor prové del sulfur de dimetil, que és el resultat de la hipertensió.
- El so serà més tranquil a mesura que el metge prem la pell per sobre del melic.
Presteu atenció a la icterícia de la pell i els ulls. La icterícia és una decoloració groga causada per l’augment de les concentracions de bilirubina quan el fetge no és capaç de processar-la de manera eficient. Les membranes mucoses també poden tornar-se grogues i l’orina s’enfosqueix.
- La icterícia també es pot causar per menjar massa carotè com les pastanagues. Tot i això, les pastanagues no es tornaran grogues el blanc dels ulls, com és el cas de la icterícia.
Comproveu la mà per si hi ha símptomes de pensament postural motor (asterixis). Demaneu a la persona que se sospita que té cirrosi que obri les mans davant de la cara, amb els palmells cara avall. La mà de la persona començarà a moure’s i “onejar-se” al canell com l’ala d’un ocell.
- La insuficiència de la postura motora també es produeix en la síndrome d’hiperèmia (urèmia) i en la insuficiència cardíaca greu.
Mètode 3 de 4: diagnòstic professional
Demaneu al vostre metge que comprovi si hi ha canvis en la mida del fetge o la melsa. Quan s’examina, el fetge cirròtic sovint se sent rígid i presenta grumolls. L’esplenomegàlia (melsa augmentada) és causada per la hipertensió que causa congestió a la melsa. Ambdues afeccions són signes de cirrosi.
Demaneu al vostre metge que comprovi si hi ha murmuri de Cruveilhier-Baumgarten. La majoria dels metges d’atenció primària no comproven aquest símptoma. Es tracta d’un bufat a les venes escoltat per un estetoscopi a l’epigàstric (part central superior) de l’abdomen. Igual que la medusa caput, aquest fenomen és causat per un mal funcionament dels diferents sistemes venosos del cos quan es produeix un augment de la pressió arterial a les venes.
- El metge realitzarà la maniobra de Valsalva, una tècnica per sondar l’augment de la pressió abdominal. Això ajuda el metge a escoltar el cop més clarament, si n’hi ha.
Feu que el vostre metge faci una anàlisi de sang per detectar cirrosi. El metge agafarà sang i l’enviarà a un laboratori per diagnosticar la cirrosi. Aquestes proves inclouen:
- Una prova completa del recompte sanguini per detectar anèmia, leucopènia (leucopènia), neutropènia i trombocitopènia és freqüent en cirrosi i en diversos factors. altres.
- La prova busca nivells elevats d’enzims hepàtics (aminotransferases sèriques), que indiquen cirrosi alcohòlica. La cirrosi alcohòlica freqüent del fetge té una proporció d’AST / ALT superior a 2.
- Mesureu el vostre nivell total de bilirrubina en comparació amb el vostre límit inicial. Els resultats probablement seran normals en les primeres etapes de la cirrosi, però els nivells augmentaran a mesura que empitjori la cirrosi. Tingueu en compte que els nivells elevats de bilirrubina són un mal signe pronòstic en la cirrosi biliar primària.
- Mesureu el nivell d’albúmina. La incapacitat del fetge cirròtic de sintetitzar albúmina produeix nivells baixos d’albúmina. Tanmateix, això també es veu en pacients amb insuficiència cardíaca congestiva, síndrome nefròtica, desnutrició i algunes malalties intestinals.
- Algunes altres proves inclouen la prova de la fosfatasa alcalina, l’enzim hepàtic gamma-glutamil transpeptidasa (GGT), el temps de protrombina, les globulines, el sèrum sòdic i la hiponatrèmia (hiponatrèmia).
Demaneu al vostre metge que revisi les imatges. La imatge corporal pot ajudar a identificar la cirrosi, però és encara més útil per detectar complicacions de la cirrosi com l’ascites.
- L’ecografia diagnòstica és un mètode no invasiu i accessible. En l’ecografia, apareixerà un fetge cirròtic petit i grumollós. La troballa típica de la cirrosi és que el lòbul dret es redueix i el lòbul esquerre s’engrandeix. Els grumolls observats a l’ecografia poden ser benignes o malignes i requereixen biòpsia. L’ecografia també pot detectar un augment del diàmetre de la vena porta o la forma de les venes de la branca, cosa que indica un augment de la pressió venosa portal.
- La tomografia per ordinador no s’utilitza sovint en el diagnòstic de la cirrosi, ja que proporciona la mateixa informació que l’ecografia. A més, el pacient està exposat a la radiació i al contrast. Podeu consultar altres opinions o preguntar-vos per què el vostre metge recomana utilitzar aquesta tècnica.
- La imatge per ressonància magnètica sovint és limitada a causa de l’elevat cost i el rebuig dels pacients a causa dels llargs i incòmodes temps d’imatge. Els nivells baixos de senyal a les imatges ponderades amb T1 indiquen una sobrecàrrega de ferro a causa de l’hemocromatosi hereditària.
Feu una biòpsia per obtenir un diagnòstic definitiu. Comprovar si hi ha signes i símptomes i fer anàlisis de sang són bons mètodes per identificar una sospita de cirrosi. Tot i això, l’única manera de saber amb certesa si teniu cirrosi és mitjançant una biòpsia. Després de processar i examinar un tros de fetge al microscopi, el metge pot confirmar si el pacient té cirrosi o no. publicitat
Mètode 4 de 4: Obtenir tractament per a la cirrosi hepàtica
Seguiu les instruccions del vostre metge. En cirrosi, la majoria dels casos lleus i moderats se solen tractar de forma ambulatòria, amb algunes excepcions. Si el pacient té sagnat gastrointestinal, infecció greu o sèpsia, insuficiència renal o estat mental alterat, cal un tractament internat.
- El vostre metge us demanarà que us abstingueu d'alcohol, drogues i drogues si el fetge està contaminat. El vostre metge avaluarà aquesta condició individualment. A més, algunes herbes com el kava i el vesc poden causar més danys al fetge. Parleu amb el vostre metge sobre els tractaments alternatius a base d’herbes que esteu prenent.
- El vostre metge us administrarà vacunes contra la malaltia pneumocòccica, la grip, l’hepatitis A i la B.
- El vostre metge us desenvoluparà un règim de NASH en virtut del qual formareu part d’un pla de pèrdua de pes, exercici físic i control òptim de lípids i glucosa (greixos i sucres / midons).
Prendre medicaments segons les instruccions. Com s’ha esmentat anteriorment, hi ha moltes causes potencials de cirrosi. Els medicaments que el vostre metge li prescriu es prescriuen específicament per a vosaltres. Aquests medicaments tractaran les causes subjacents (hepatitis B, hepatitis C, cirrosi colestàtica) i símptomes de la cirrosi i la insuficiència hepàtica.
A punt per a una opció quirúrgica. La cirurgia no sempre és recomanada pels metges, però és necessària quan determinades afeccions sorgeixen de la cirrosi. Aquestes condicions inclouen:
- Les varius i es poden tractar amb lligadura venosa.
- Les ascites, que són l'acumulació de líquid a la cavitat abdominal, es manegen per aspiració, un procediment per drenar el fluid.
- Insuficiència hepàtica greu, que és una aparició ràpida d’encefalopatia hepàtica (alteració de l’estructura / funció hepàtica durant 8 setmanes després del diagnòstic de la cirrosi). Aquesta condició requereix un trasplantament de fetge.
- El carcinoma de cèl·lules hepàtiques és el desenvolupament del càncer de fetge. Els esforços de tractament inclouen l’ablació per radiofreqüència, l’eliminació quirúrgica (eliminació de cèl·lules cancerígenes) i el trasplantament hepàtic.
Conegueu el vostre pronòstic. Normalment, després de diagnosticar-se cirrosi, es pot experimentar entre 5 i 20 anys sense cap símptoma o pocs símptomes. Un cop desenvolupats símptomes greus i complicacions derivades de la cirrosi, un pacient sol morir en un termini de 5 anys sense realitzar un trasplantament hepàtic.
- La síndrome hepàtica i renal és una complicació potencialment greu causada per la cirrosi hepàtica.Aquest terme es refereix al desenvolupament de la insuficiència renal en un pacient amb insuficiència hepàtica que requereixi tractament per a la insuficiència renal.
- La síndrome hepatopulmonar, una altra complicació greu de la dilatació de l'artèria pulmonar en pacients hepàtics, provoca falta d'alè i hipoxèmia (nivells baixos d'oxigen a la sang). El tractament per a això és un trasplantament de fetge.
Consells
- No prengueu cap medicament fins que no el prescrigui el vostre metge. Mantingueu el cos actiu prenent vitamines, sucs i fruites.
- Les primeres etapes de la cirrosi són reversibles tractant causes subjacents com controlar la diabetis, abstenir-se d’alcohol, tractar l’hepatitis i revertir l’obesitat per recuperar un pes normal.
Advertiment
- L’etapa tardana de la cirrosi és generalment irreversible: la malaltia i les seves complicacions acaben provocant la mort, de manera que la cirurgia de trasplantament hepàtic és l’única opció per recuperar la salut i salvar la vida del pacient.



