Content
Qui de nosaltres no ha tingut el nostre propi fluorograma a les nostres mans? Qui de nosaltres hi va entendre alguna cosa? Però tot, de fet, no és gens complicat i confús com es podria pensar!
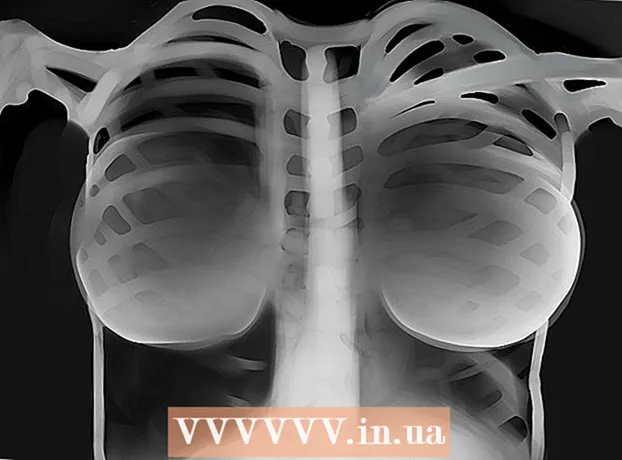
Mirant la instantània, cal recordar que es tracta d’una representació bidimensional d’un objecte tridimensional, on hi ha alçada i amplada, però sense profunditat. També cal recordar que el costat esquerre de la imatge és el costat dret de la persona i que el costat dret, respectivament, és l’esquerra. L’aire de la fluorografia és negre, el greix és gris, els teixits tous i l’aigua són de tons clars de gris, els ossos i el metall són blancs. Com més dens sigui el teixit, més blanc serà a la imatge. En conseqüència, com menys densos són certs teixits, més foscos són.
Passos
 1 Comproveu el nom del pacient. Al final, heu de llegir la fluorografia correcta.
1 Comproveu el nom del pacient. Al final, heu de llegir la fluorografia correcta.  2 Consulteu la data de la foto. És especialment important tenir en compte les dates quan es comparen dues o més imatges. La data de la imatge sol ser una informació valuosa: el que ha crescut en 3 mesos és més perillós que el que ha augmentat en 3 anys.
2 Consulteu la data de la foto. És especialment important tenir en compte les dates quan es comparen dues o més imatges. La data de la imatge sol ser una informació valuosa: el que ha crescut en 3 mesos és més perillós que el que ha augmentat en 3 anys. 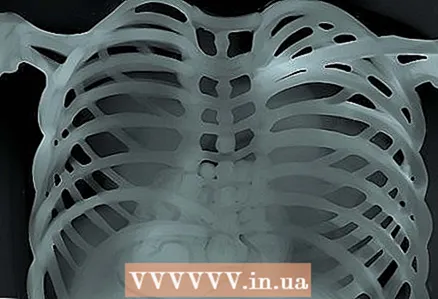 3 Penseu en el tipus d’imatge (article sobre fluorogrames, però el mateix s’aplica a la resta d’imatges). Per tant, el fluorograma es caracteritza per:
3 Penseu en el tipus d’imatge (article sobre fluorogrames, però el mateix s’aplica a la resta d’imatges). Per tant, el fluorograma es caracteritza per: - La visió estàndard del pit del pacient és l’anomenada. "PA de pit", una projecció posterior directa, quan els raigs X van des de l'esquena fins al pit. Aquests trets es prenen inhalant des d’una distància d’uns 2 metres.
- Projecció anterior-posterior. Aquí els raigs van des del pit cap a l’esquena. És així com fan fotografies de nens petits, així com de pacients que no poden mantenir-se dempeus. Aquestes imatges es prenen a una distància més propera, cosa que s’explica per la menor potència dels dispositius que permeten fer fotografies en aquesta projecció. Com a resultat, les imatges AP semblen ampliades i menys nítides en comparació amb les imatges PA.
- Projecció lateral... Els rajos van del costat esquerre del pacient (que el cor és més clar a la imatge) cap a la dreta. Aquestes imatges també es prenen a una distància de 2 metres.
- La projecció obliqua és, per dir-ho així, un encreuament entre la projecció directa i la lateral. Aquestes imatges són bones per detectar metàstasis i eliminar estructures superposades.
- Estirat al teu costat ajuda a determinar de què pateix exactament el pacient: líquid als pulmons o pneumotòrax. Per exemple, si se sospita que hi ha líquid al pulmó esquerre, es fa una imatge mentre està estirat a l'esquerra lateral - de manera que el líquid caigui. Si esperen veure aire al pulmó esquerre, es farà una foto dret lateral perquè l’aire pugi.
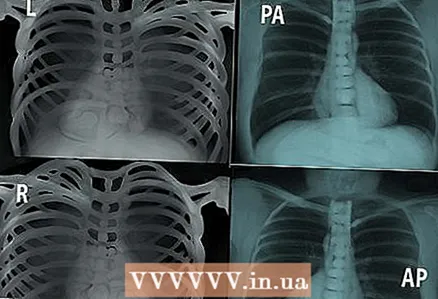 4 Mireu els marcadors. L - esquerra, R - dreta, PA - projecció posterior-anterior, AP - anterior-posterior, etc. Presteu atenció a la posició en què es va fer la fotografia.
4 Mireu els marcadors. L - esquerra, R - dreta, PA - projecció posterior-anterior, AP - anterior-posterior, etc. Presteu atenció a la posició en què es va fer la fotografia.  5 Presteu atenció a la qualitat de la imatge.
5 Presteu atenció a la qualitat de la imatge.- Exposició. Les imatges sobreexposades són més fosques i són més difícils de veure els detalls. Els subexposats, al seu torn, són més lleugers, cosa que tampoc no és un regal. En imatges bones i d’alta qualitat, fixeu-vos en els cossos intervertebrals. En imatges poc exposades, és impossible distingir una vèrtebra d’un cos intervertebral, però en cossos intervertebrals sobreexposats es mostren molt clarament.
- Per avaluar la qualitat de l'exposició de la imatge, mireu la columna vertebral darrere del cor a la vista frontal. Si la columna vertebral i els pulmons són ben visibles darrere del cor, la imatge és bona. Si només és visible la carena, la imatge s’ha sobreexposat i, si no és visible, s’ha subexposat.
- Moviment. Totes les zones de moviment són borroses. El pneumotòrax latent en una imatge borrosa és molt, molt difícil de notar.
- Rotació. Això significa que el pacient estava girant durant l'exposició. En conseqüència, els pulmons no semblen simètrics, el contorn del cor està desplaçat. A les imatges on el pacient no gira, les costelles són simètriques i els pulmons tenen gairebé el mateix diàmetre. Si el pacient estava girant, un costat serà l’altre.
- Exposició. Les imatges sobreexposades són més fosques i són més difícils de veure els detalls. Els subexposats, al seu torn, són més lleugers, cosa que tampoc no és un regal. En imatges bones i d’alta qualitat, fixeu-vos en els cossos intervertebrals. En imatges poc exposades, és impossible distingir una vèrtebra d’un cos intervertebral, però en cossos intervertebrals sobreexposats es mostren molt clarament.
 6 Vies aèries. Haurien de ser lliures i no estar bloquejats per res. presta atenció a tràquea de quilla - el lloc on es divideix la tràquea per descendir més, fins als pulmons.
6 Vies aèries. Haurien de ser lliures i no estar bloquejats per res. presta atenció a tràquea de quilla - el lloc on es divideix la tràquea per descendir més, fins als pulmons. 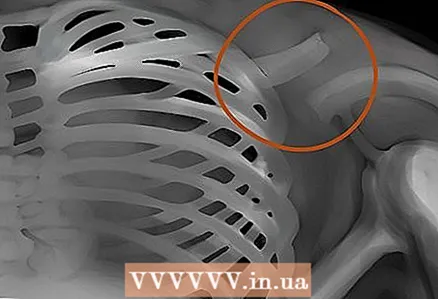 7 Ossos. Busqueu atentament si hi ha danys o traumes als ossos. Cal tenir en compte la mida, la forma, el contorn i el color dels ossos: tot això és un valuós material diagnòstic, basat en l’anàlisi del qual es poden identificar moltes malalties i patologies.
7 Ossos. Busqueu atentament si hi ha danys o traumes als ossos. Cal tenir en compte la mida, la forma, el contorn i el color dels ossos: tot això és un valuós material diagnòstic, basat en l’anàlisi del qual es poden identificar moltes malalties i patologies.  8 Contorn del cor. Fixeu-vos en l’espai en blanc entre els pulmons: el cor. Normalment, el cor ha de ser inferior a la meitat de l’amplada del pit.
8 Contorn del cor. Fixeu-vos en l’espai en blanc entre els pulmons: el cor. Normalment, el cor ha de ser inferior a la meitat de l’amplada del pit. - Si el cor de les imatges PA s’assembla a una ampolla d’aigua, es necessita una tomografia computada per excloure la presència d’exsudat a la regió del pericardi.
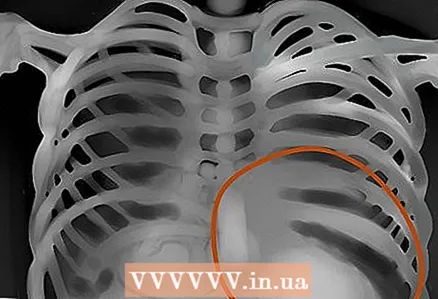 9 Diafragmes. Mireu més de prop si hi ha traces de diafragmes plans o elevats a la imatge, que poden significar emfisema o pneumònia, respectivament. Per descomptat, no només ells. I tingueu en compte que normalment el diafragma dret és més alt que l’esquerra: el fetge augmenta. L’angle costal-diafragmàtic és normalment agut, amb ascites obtús.
9 Diafragmes. Mireu més de prop si hi ha traces de diafragmes plans o elevats a la imatge, que poden significar emfisema o pneumònia, respectivament. Per descomptat, no només ells. I tingueu en compte que normalment el diafragma dret és més alt que l’esquerra: el fetge augmenta. L’angle costal-diafragmàtic és normalment agut, amb ascites obtús. 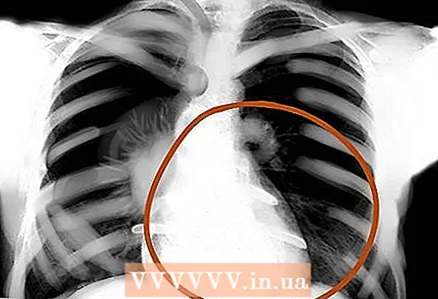 10 Vores del cor, teixits tous externs. Avalueu la desaparició del contorn del cor que normalment defineix: és així com es pot detectar la pneumònia. A més, comproveu si hi ha anomalies als teixits tous externs: ganglis limfàtics augmentats, emfisema subcutani, etc.
10 Vores del cor, teixits tous externs. Avalueu la desaparició del contorn del cor que normalment defineix: és així com es pot detectar la pneumònia. A més, comproveu si hi ha anomalies als teixits tous externs: ganglis limfàtics augmentats, emfisema subcutani, etc. 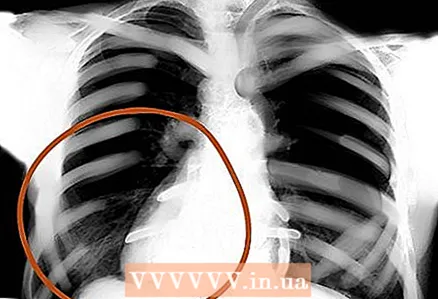 11 Zones pulmonars. Valorar la simetria, la vascularització, les masses estranyes, els nòduls, la infiltració, el fluid, etc. Si hi ha moc, sang, pus, inflor o alguna cosa més al pulmó, aquesta zona serà més brillant i les marques intersticials es notaran menys.
11 Zones pulmonars. Valorar la simetria, la vascularització, les masses estranyes, els nòduls, la infiltració, el fluid, etc. Si hi ha moc, sang, pus, inflor o alguna cosa més al pulmó, aquesta zona serà més brillant i les marques intersticials es notaran menys. 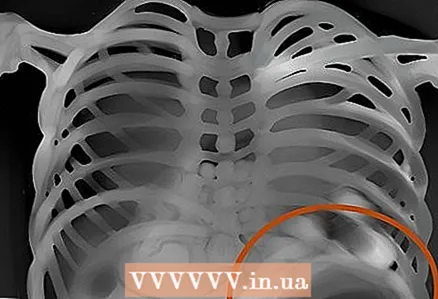 12 Vejiga gàstrica. Comproveu si hi ha una bufeta gàstrica sota el cor a la imatge, si és fosca o visible. Calculeu la quantitat de gas i la posició de la bombolla. Normalment, les bombolles de gas poden estar a les corbes dreta i esquerra del còlon.
12 Vejiga gàstrica. Comproveu si hi ha una bufeta gàstrica sota el cor a la imatge, si és fosca o visible. Calculeu la quantitat de gas i la posició de la bombolla. Normalment, les bombolles de gas poden estar a les corbes dreta i esquerra del còlon.  13 Les arrels dels pulmons. Presteu atenció a aquestes zones i vegeu si hi ha nusos, siluetes, etc. A la vista frontal, la majoria de les ombres a la zona de l’arrel són les artèries pulmonars esquerra i dreta. L’esquerra sempre és més alta que la dreta. Cerqueu ganglis limfàtics calcificats a la zona de les arrels, ja que poden ser signes de tuberculosi.
13 Les arrels dels pulmons. Presteu atenció a aquestes zones i vegeu si hi ha nusos, siluetes, etc. A la vista frontal, la majoria de les ombres a la zona de l’arrel són les artèries pulmonars esquerra i dreta. L’esquerra sempre és més alta que la dreta. Cerqueu ganglis limfàtics calcificats a la zona de les arrels, ja que poden ser signes de tuberculosi. 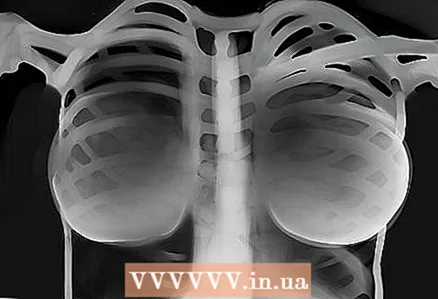 14 Eines. Tots els tubs, marcapassos, pinces quirúrgiques, desguassos, implants, tot això s’ha de trobar.
14 Eines. Tots els tubs, marcapassos, pinces quirúrgiques, desguassos, implants, tot això s’ha de trobar.
Consells
- De general a específic: aquesta regla s'ha demostrat bé quan es treballa amb fluorogrames.
- Un enfocament sistemàtic per treballar amb imatges és una garantia que res no passarà desapercebut.
- Compareu sempre, si és possible, les imatges del mateix pacient. Això és necessari per determinar la dinàmica del curs de la malaltia.
- El domini ve amb experiència. Com més fluorogrames llegeixis, millor els entendràs.
- La mida del cor ha de ser inferior a la meitat del diàmetre del pit a la imatge PA.
- Rotació: els caps de la clavícula han de ser equidistants en relació amb la columna vertebral.